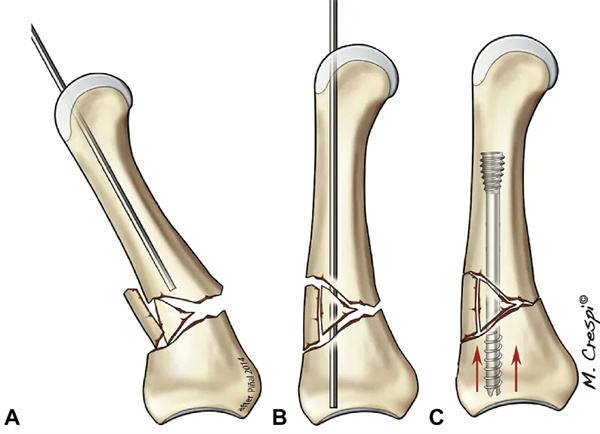
Skersinis lūžis su nedideliu susmulkinimu arba be jo: lūžus delnakauliui (kaklui arba diafizei), atstatoma rankiniu tempimu. Proksimalinė falanga maksimaliai sulenkiama, kad būtų atidengta delnakaulio galva. Daromas 0,5–1 cm skersinis pjūvis ir tiesiamojo raumens sausgyslė išilgai vidurinėje linijoje atitraukiama. Vadovaujantis fluoroskopu, išilgai riešo išilginės ašies įvedėme 1,0 mm kreipiamąją vielą. Kreipiamosios vielos galas buvo atbukintas, kad būtų išvengta žievinio įsiskverbimo ir kad būtų lengviau slysti riešo šerdies kanale. Nustačius kreipiamosios vielos padėtį fluoroskopu, subchondrinė kaulo plokštelė buvo išgręžta naudojant tik tuščiavidurį grąžtą. Tinkamas varžto ilgis buvo apskaičiuotas pagal priešoperacinius vaizdus. Daugumai delnakaulio lūžių, išskyrus penktąjį delnakaulį, naudojame 3,0 mm skersmens varžtą. Mes naudojome „AutoFIX“ begalvius tuščiavidurius varžtus („little Bone Innovations“, Morrisvilis, PA). Didžiausias naudojamas 3,0 mm varžto ilgis yra 40 mm. Tai trumpiau nei vidutinis delnakaulio ilgis (maždaug 6,0 cm), bet pakankamai ilgas, kad įsijungtų sriegiai šerdyje ir varžtas būtų tvirtai pritvirtintas. Penktojo delnakaulio šerdies ertmės skersmuo paprastai yra didelis, todėl mes naudojome 4,0 mm varžtą, kurio didžiausias skersmuo yra iki 50 mm. Procedūros pabaigoje užtikriname, kad uodegos siūlas būtų visiškai įleistas žemiau kremzlės linijos. Kita vertus, svarbu vengti per gilaus protezo implantavimo, ypač kaklo lūžių atveju.
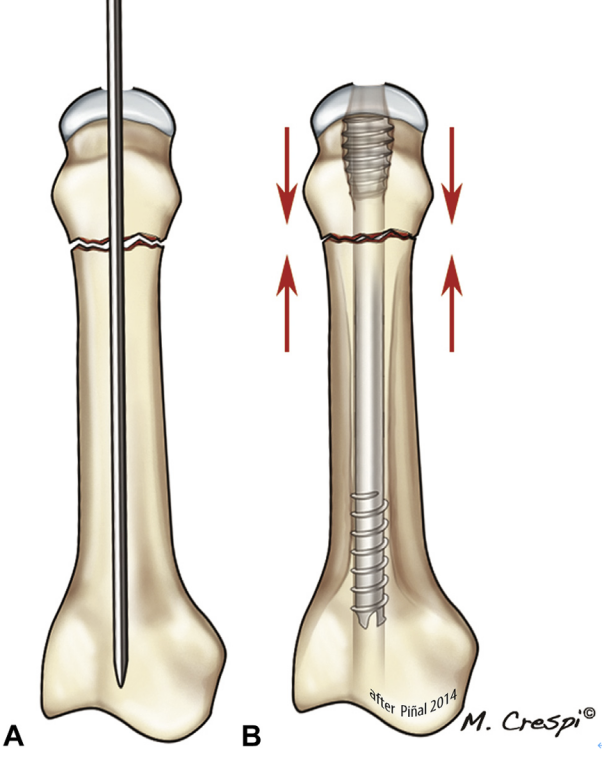
14 pav. A paveiksle tipiškas kaklo lūžis nėra susmulkintas, o galvai reikia minimalaus gylio, nes B žievinė dalis bus suspausta.
Proksimalinės falangos skersinio lūžio chirurginis metodas buvo panašus (15 pav.). Proksimalinės falangos galvoje padarėme 0,5 cm skersinį pjūvį, maksimaliai sulenkdami proksimalinį tarpfalanginį sąnarį. Sausgyslės buvo atskirtos ir išilgai atitrauktos, kad būtų atidengta proksimalinės falangos galva. Daugumai proksimalinės falangos lūžių naudojame 2,5 mm varžtą, o didesniems falangams – 3,0 mm varžtą. Šiuo metu naudojamo 2,5 mm CHS varžto maksimalus ilgis yra 30 mm. Stengiamės neperveržti varžtų. Kadangi varžtai yra savaime gręžiantys ir savaime įsriegiantys, jie gali prasiskverbti į falangos pagrindą su minimaliu pasipriešinimu. Panaši technika buvo naudojama vidurinės falangos falangos lūžiams, pjūvį pradedant nuo vidurinės falangos falangos galvos, kad būtų galima varžtus įdėti retrogradiškai.
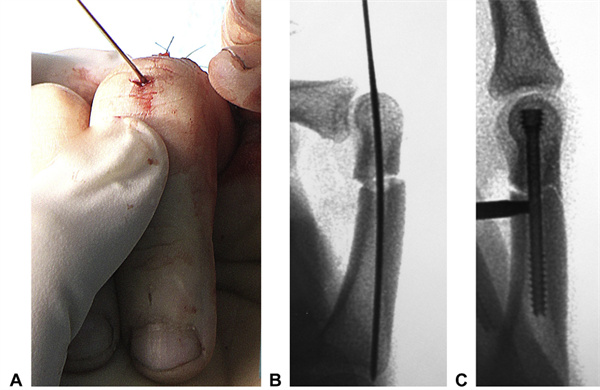
15 pav. Skersinės falangos atvejo intraoperacinis vaizdas. AA 1 mm kreipiamoji viela buvo įdėta per mažą skersinį pjūvį išilgai proksimalinės falangos ašies. B Kreipiamoji viela buvo įdėta taip, kad būtų galima tiksliai sureguliuoti perstatymą ir ištaisyti bet kokius sukimus. CA 2,5 mm CHS buvo įdėtas ir įkastas į galvą. Dėl specifinės falangų formos suspaudimas gali sukelti delnakaulio žievės atsiskyrimą. (Tas pats pacientas kaip ir 8 pav.)
Smulkinti lūžiai: nepalaikomas suspaudimas įvedant CHS gali lemti delnakaulių ir pirštakaulių sutrumpėjimą (16 pav.). Todėl, nepaisant to, kad CHS naudojimas tokiais atvejais iš principo draudžiamas, radome sprendimą dviem dažniausiai pasitaikantiems scenarijams.
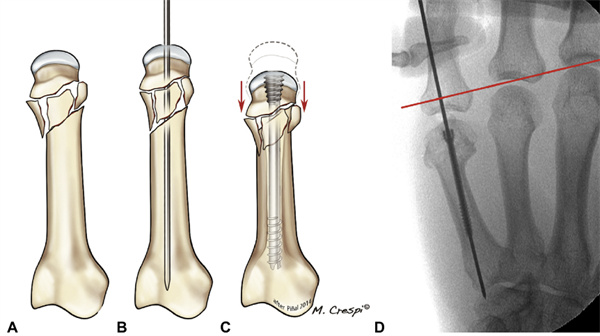
16 AC PAVEIKSLAS. Jei lūžis nėra kortikaliai paremtas, priveržus varžtus, lūžis kolapsuos, nepaisant visiško sutrumpėjimo. D Tipiniai autorių serijos pavyzdžiai, atitinkantys maksimalaus sutrumpėjimo (5 mm) atvejus. Raudona linija atitinka delnakaulio liniją.
Submetakarpiniams lūžiams gydyti naudojame modifikuotą techniką, pagrįstą architektūrine įtvarų koncepcija (t. y. konstrukciniai elementai, naudojami rėmui paremti arba sutvirtinti, priešinantis išilginiam suspaudimui ir tokiu būdu jį paremiant). Suformuojant Y formą dviem varžtais, delnakaulio galvutė nesulūžta; tai pavadinome Y formos įtvaru. Kaip ir ankstesniame metode, įkišama 1,0 mm išilginė kreipiamoji viela su buku galu. Išlaikant tinkamą delnakaulio ilgį, įkišama kita kreipiamoji viela, bet kampu į pirmąją kreipiamąją viela, taip suformuojant trikampę struktūrą. Abi kreipiamosios vielos buvo išplėstos naudojant valdomą įgilinimą, kad išsiplėstų šerdis. Ašiniams ir įstrižiesiems varžtams paprastai naudojame atitinkamai 3,0 mm ir 2,5 mm skersmens varžtus. Pirmiausia įkišamas ašinis varžtas, kol uodegos sriegis yra viename lygyje su kremzle. Tada įkišamas atitinkamo ilgio ofsetinis varžtas. Kadangi kaulų čiulpų kanale nėra pakankamai vietos dviem varžtams, įstrižųjų varžtų ilgį reikia atidžiai apskaičiuoti, o ašinius varžtus prie ašinių varžtų reikėtų tvirtinti tik tada, kai jie pakankamai įsminga į delnakaulio galvutę, kad būtų užtikrintas tinkamas stabilumas be varžto išsikišimo. Tada pirmasis varžtas stumiamas į priekį, kol jis visiškai įsminga. Taip išvengiama delnakaulio ašinio sutrumpėjimo ir galvutės subliūkštimo, kurių galima išvengti įstrižaisiais varžtais. Dažnai atliekame fluoroskopinius tyrimus, siekdami įsitikinti, kad nesubliūkšta ir kad varžtai yra sujungti kaulų čiulpų kanale (17 pav.).
17 pav. Kintamosios srovės Y formos laikiklio technologija
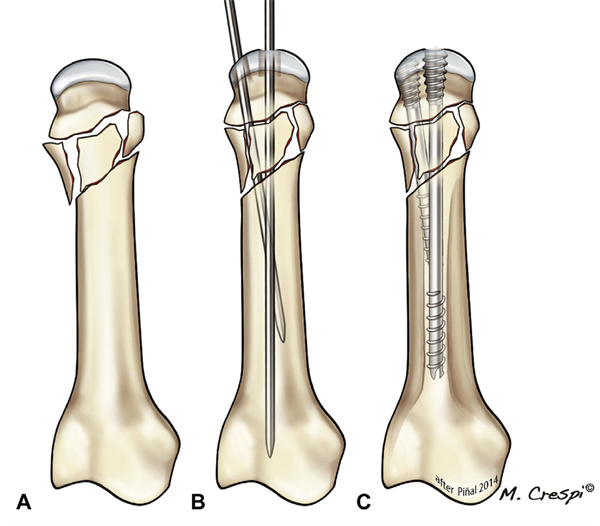
Kai susmulkinimas paveikė nugarinę žievinę dalį proksimalinės falangos pagrindo srityje, sukūrėme modifikuotą metodą; pavadinome jį ašiniu sutvirtinimu, nes varžtas veikia kaip sija falangos viduje. Atstačius proksimalinę falangą, ašinis kreipiamasis vielos elementas buvo įvestas į kaulų čiulpų kanalą kuo dorsaliau. Tada įkišamas šiek tiek trumpesnis už bendrą falangos ilgį (2,5 arba 3,0 mm) CHS vamzdelis, kol jo priekinis galas susitinka su subchondraline plokštele falangos pagrindo srityje. Šiuo metu varžto uodeginiai sriegiai užfiksuojami kaulų čiulpų kanale, tokiu būdu veikdami kaip vidinė atrama ir sutvirtindami falangos pagrindą. Norint išvengti sąnario pradurbimo, reikia atlikti kelis fluoroskopinius tyrimus (18 pav.). Priklausomai nuo lūžio modelio, gali prireikti kitų varžtų arba vidinės fiksacijos įtaisų derinių (19 pav.).
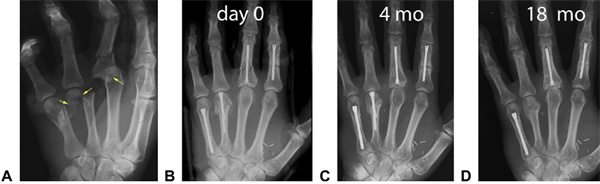
19 pav.: Įvairūs fiksacijos metodai pacientams, patyrusiems sutraiškymo traumas. Sunkus bevardžio piršto skeveldrinis pometakarpinis lūžis su sudėtiniu vidurinio piršto pagrindo išnirimu (geltona rodyklė rodo skeveldrinio lūžio vietą). B Buvo naudojamas standartinis 3,0 mm smiliaus CHS, 3,0 mm suskeldėjusio vidurinio piršto paracentezė, bevardžio piršto Y formos atrama (ir vieno etapo defekto transplantacija) ir 4,0 mm mažojo piršto CHS. F Minkštiesiems audiniams uždengti buvo naudojami laisvi lopinėliai. C Rentgeno nuotraukos po 4 mėnesių. Mažojo piršto delnakaulis sugijo. Kitur susidarė kaulų šašai, rodantys antrinį lūžio gijimą. D Praėjus metams po avarijos, lopinėlis buvo pašalintas; nors ir besimptomis, iš bevardžio piršto delnakaulio buvo pašalintas varžtas dėl įtariamo sąnarinio įsiskverbimo. Paskutinio vizito metu kiekvienam pirštui gauti geri rezultatai (≥240° TAM). Viduriniojo piršto metakarpofalangealinio sąnario pokyčiai buvo pastebimi po 18 mėnesių.
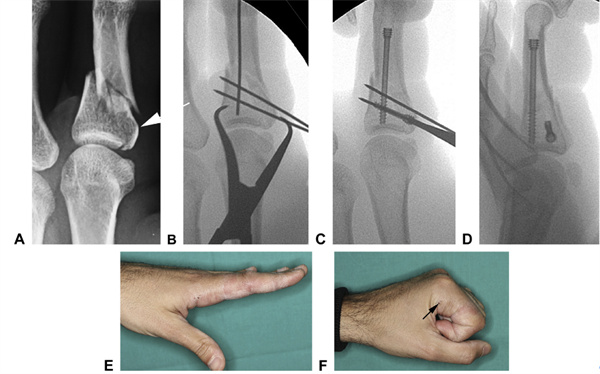
20 pav. A. Smiliaus lūžis su sąnariniu išplitimu (parodyta rodyklėmis), kuris buvo pakeistas į paprastesnį lūžį B. Laikinai fiksuojant sąnarinį lūžį K-viela. C. Tai sukūrė stabilų pagrindą, į kurį buvo įstatytas atraminis išilginis varžtas. D. Po fiksavimo konstrukcija buvo įvertinta kaip stabili, leidžianti nedelsiant aktyviai judėti. E., F. Judesių amplitudė po 3 savaičių (rodyklės žymi bazinių varžtų įvedimo taškus).
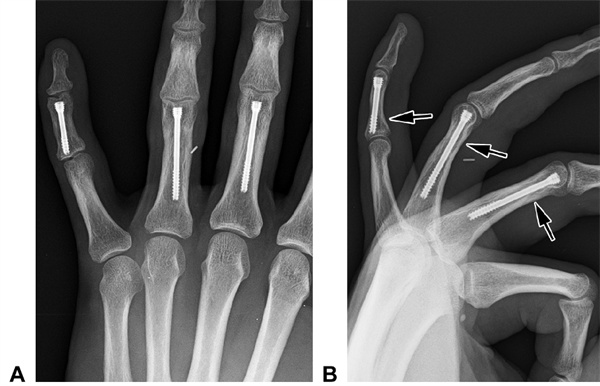
21 pav. Paciento A užpakalinės ortostatinės ir B šoninės rentgenogramos. Paciento trys skersiniai lūžiai (ties rodyklėmis) buvo sutvirtinti 2,5 mm kaniliuotais varžtais. Po 2 metų reikšmingų tarpfalanginių sąnarių pokyčių nepastebėta.
Įrašo laikas: 2024 m. rugsėjo 18 d.










