Yra dviejų tipų chirurginiai metodai: plokšteliniai varžtai ir intrameduliniai kaiščiai. Pirmasis apima bendruosius plokštelinius varžtus ir AO sistemos suspaudimo plokštelinius varžtus, o antrasis apima uždarus ir atvirus retrogradinius arba retrogradinius kaiščius. Pasirinkimas priklauso nuo konkrečios lūžio vietos ir tipo.
Intramedulinė kaištelio fiksacija turi nedidelio atvirumo, mažesnio išnirimo, stabilios fiksacijos, išorinės fiksacijos poreikio nebuvimo ir kt. privalumus. Ji tinka vidurinio 1/3 ir viršutinio 1/3 šlaunikaulio lūžiams, daugiasegmentiniams lūžiams, patologiniams lūžiams. Apatinio 1/3 lūžio atveju dėl didelės šerdies ertmės ir daugybės akytųjų kaulų sunku kontroliuoti intramedulinio kaištelio sukimąsi, o fiksacija nėra saugi, nors ją galima sutvirtinti varžtais, tačiau labiau tinka plieninių plokščių varžtai.
I Atvira vidinė šlaunikaulio diafizės lūžio fiksacija su intrameduliniu vinimi
(1) Pjūvis: Lūžio vietoje centre daromas šoninis arba užpakalinis šlaunikaulio pjūvis, kurio ilgis yra 10–12 cm, perpjaunant odą ir plačiąją fasciją, atidengiant šoninį šlaunikaulio raumenį.
Šoninis pjūvis atliekamas ties linija tarp didžiojo gūbrio ir šlaunikaulio šoninio krumplyno, o užpakalinio šoninio pjūvio odos pjūvis yra toks pat arba šiek tiek vėlesnis, pagrindinis skirtumas yra tas, kad šoninis pjūvis perskiria raumenį vastus lateralis, o užpakalinis šoninis pjūvis patenka į raumens vastus lateralis užpakalinę tarpą per raumenį vastus lateralis (3.5.5.2-1, 3.5.5.2-2 pav.).
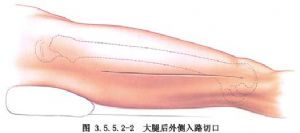
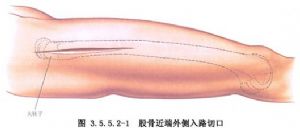
Kita vertus, anterolateralinis pjūvis atliekamas per liniją nuo priekinio viršutinio klubakaulio stuburo iki išorinio girnelės krašto, o pasiekiamas per šoninį šlaunikaulio raumenį ir tiesųjį šlaunikaulio raumenį, kurie gali pažeisti tarpinį šlaunikaulio raumenį ir nervų šakas, einančias į šoninį šlaunikaulio raumenį ir išorinės rotatoriaus šlaunikaulio arterijos šakas, todėl jis retai arba niekada nenaudojamas (3.5.5.2–3 pav.).
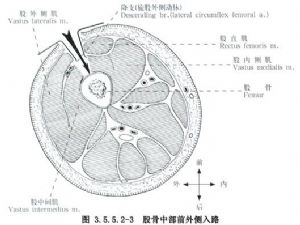
(2) Atidengimas: Atskirti ir patraukti šoninį šlaunikaulio raumenį į priekį ir įkišti jį į tarpą su dvigalviu šlaunikaulio raumuo arba tiesiogiai perpjauti ir atskirti šoninį šlaunikaulio raumenį, tačiau kraujavimas bus stipresnis. Perpjauti antkaulį, kad būtų atidengti viršutiniai ir apatiniai šlaunikaulio lūžio galai, ir atidengti apimtį tiek, kiek ją galima pamatyti ir atkurti, kuo mažiau nuplėšti minkštuosius audinius.
(3) Vidinės fiksacijos taisymas: Pritraukite pažeistą galūnę, atidengite proksimalinį lūžusį galą, įdurkite slyvų žiedo arba V formos intramedulinę adatą ir pabandykite išmatuoti, ar adatos storis yra tinkamas. Jei yra smegenų ertmės susiaurėjimas, smegenų ertmės plėtiklis gali būti naudojamas ertmei tinkamai atstatyti ir išplėsti, kad adata negalėtų patekti ir būti ištraukta. Pritvirtinkite proksimalinį lūžusį galą kaulo laikikliu, įdurkite intramedulinę adatą retrogradiškai, pradurkite šlaunikaulį nuo didžiojo gūbrio ir, kai adatos galas stums odą aukštyn, padarykite nedidelį 3 cm pjūvį toje vietoje ir toliau durkite intramedulinę adatą, kol ji bus atidengta už odos ribų. Intramedulinė adata ištraukiama, nukreipiama, perveriama per didžiojo gūbrio angą ir įduriama proksimaliai skerspjūvio plokštumos atžvilgiu. Patobulintos intramedulinės adatos turi mažus apvalius galus su ištraukimo angomis. Tuomet nereikia ištraukti ir keisti krypties, o adatą galima išmušti, o po to vieną kartą įsmeigti. Arba adatą galima įdurti retrogradiškai kreipiamuoju kaiščiu ir atidengti už didžiojo trochanterinio pjūvio ribų, o tada intramedulinį kaištį galima įdurti į medulinę ertmę.
Tolesnis lūžio atstatymas. Anatominį išlyginimą galima pasiekti naudojant proksimalinio intramedulinio kaiščio svertą kartu su kaulo atplėšimo pasukimu, tempimu ir lūžio užbaigimu. Fiksavimas atliekamas kaulo laikikliu, o intramedulinis kaištis įsukamas taip, kad kaiščio ištraukimo anga būtų nukreipta atgal, kad atitiktų šlaunikaulio kreivumą. Adatos galas turėtų pasiekti atitinkamą distalinio lūžio galo dalį, bet ne per kremzlės sluoksnį, o adatos galas turėtų būti paliktas 2 cm atstumu už gūbrio ribų, kad jį vėliau būtų galima pašalinti (3.5.5.2-4 pav.).
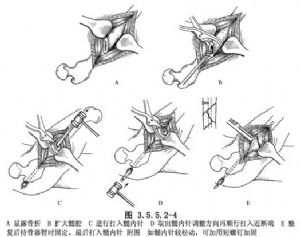
Po fiksacijos pabandykite pasyviai judinti galūnę ir stebėkite bet kokį nestabilumą. Jei reikia pakeisti storesnę intramedulinę adatą, ją galima išimti ir pakeisti. Jei yra nedidelis atsipalaidavimas ir nestabilumas, galima pridėti varžtą, kad fiksacija būtų sustiprinta (3.5.5.2-4 pav.).
Galiausiai žaizda buvo praplaunama ir sluoksniais užsegama. Uždedamas gipsinis antgalis nuo išorinės rotacijos.
II plokštelės varžto vidinė fiksacija
Vidinė fiksacija plieninių plokštelių varžtais gali būti naudojama visose šlaunikaulio stiebo dalyse, tačiau apatinė 1/3 dalis labiau tinka šiam fiksavimo būdui dėl plačios šerdies ertmės. Galima naudoti bendrąją plieninę plokštę arba AO suspaudimo plieninę plokštę. Pastaroji yra tvirtesnė ir tvirčiau pritvirtinama be išorinės fiksacijos. Tačiau nė viena iš jų negali išvengti įtempių maskavimo vaidmens ir atitikti vienodo stiprumo principo, kurį reikia tobulinti.
Šis metodas pasižymi didesniu lupimo diapazonu, didesne vidine fiksacija, įtakojančia gijimą, taip pat turi trūkumų.
Kai trūksta intramedulinių kaiščių, senas lūžis, medulinis išlinkis arba didelė nepraeinama dalis, o apatinis lūžio trečdalis yra labiau pritaikomi.
(1) Šoninis šlaunikaulio arba užpakalinis šoninis pjūvis.
(2)(2) Lūžis atidengiamas ir, atsižvelgiant į aplinkybes, sureguliuojamas bei iš vidaus pritvirtinamas plokštelės formos varžtais. Plokštelė dedama iš šoninio įtempimo pusės, varžtai abiejose pusėse turi būti perverti per žievinę membraną, o plokštelės ilgis turi būti 4–5 kartus didesnis už kaulo skersmenį lūžio vietoje. Plokštelės ilgis yra 4–8 kartus didesnis už lūžusio kaulo skersmenį. Šlaunikaulyje dažniausiai naudojamos 6–8 skylučių plokštelės. Didelius susmulkintus kaulų fragmentus galima pritvirtinti papildomais varžtais, o medialinėje susmulkinto lūžio pusėje vienu metu galima įdėti daug kaulų transplantatų (3.5.5.2–5 pav.).
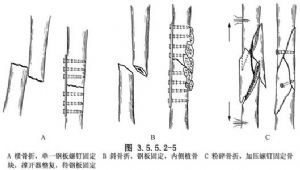
Nuplaukite ir uždarykite sluoksniais. Priklausomai nuo naudojamų plokštelinių varžtų tipo, buvo nuspręsta, ar taikyti išorinę fiksaciją gipsu.
Įrašo laikas: 2024 m. kovo 27 d.










